
臺北醫學大學附設醫院-廁所工程
2019-11-10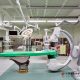
衛福部雙和醫院Hybrid醫療空間手術室設計
2020-11-10阻擋新型狀冠病毒(俗稱武漢肺炎)入侵院內的「篩檢站」
大澲醫療空間專業設計團隊依據2003年SARS的經驗,在急診門前建置「發燒篩檢站」的案件,已經擁有非常多經驗了,但是隨著對新型狀冠病毒的了解,發現「發燒」已經無法作為絕對的指標,因此除了TOCC外,「呼吸道採檢」與「胸部X光檢查」變成重要的把關工具,而這兩項作業對於醫護人員與放射師都存在相對高的風險;因此這次疫情的篩檢站相較於SARS時期,對於工作人員的保護有著更多的著墨,由剛開始的「強化後的感控動線」概念、逐步發展到與疑似病人隔著壓克力、透過橡膠手套進行採檢的方式完全隔離開任何可能的接觸,不僅對工作人員做最大保護,甚至理論上採檢人員完全無需穿著隔離衣,亦可減省醫療物資的消耗。
除了感控觀念的改變外,剛開始大部分醫院都依據SARS時期的經驗,預估篩檢站僅需運用數月,因此搭建帆布的方式是最經濟、且通風效果最好的做法,但隨著對病毒的了解,體認到篩檢站恐仍需運作相當時間,因此部分醫院開始以貨櫃屋或組合屋的方式重新安排篩檢站,以因應夏天的酷熱、和可能的颱風侵襲。
從一月下旬舊曆年期間開始協助部分醫院在急診門前建置篩檢站,施工人員在疑似病人旁工作,到三、四月協助部分醫院改善篩檢站,施工人員穿梭在運作中的篩檢站;感謝所有協力的施工人員嚴格遵守感控的規定,讓我們自己平安完成各項作業;同時,在過程中,穿脫防護設施的經驗,也讓我們由衷感佩所有守在前線的醫護人員的辛苦付出,這絕對不僅是責任義務所能夠要求的代價、而是對這片土地最真誠的付出。
為新型狀冠病毒確診把關的醫療空間設計「PCR實驗室」

一定規模以上的醫院設置有檢驗科,並設有細菌室、微生物實驗室…,但對於分生實驗室、或PCR實驗室在醫院設置標準中並未有明確的要求。
在疫情開始時,當急診篩檢站經過TOCC、或胸部X光判讀為疑似病人時,便將疑似病人收治在醫院內的負壓隔離病房,等待CDC進行PCR實驗,確認病人是否確診,期間因CDC的實驗負荷大,病人因此需佔用隔離病房相當時間,造成隔離病房相對的需求壓力;因此,部分有條件的醫院開始建立院內的PCR實驗室,通過CDC的查核後,進行院內疑似病人的檢驗工作,大大縮短檢驗時間,減緩隔離病房需求的壓力。
但是病毒的檢驗有相當高的風險,因此除了檢驗人員需要遵守嚴謹的SOP流程外,空間環境與實驗操作櫃的絕對負壓、與前室等的壓力梯度建立都是絕對關鍵;然而因為檢驗科為方便一般病人採檢,大多設置在接近門診的低樓層,但上述空間的負壓設施都絕對需要設置在屋頂層,以保障院內安全,因此工程過程難度相當高,代價相對大,甚至不見得都有辦法克服。
獨立區域收治病人的「專責病房」
目前部分醫院把負壓隔離病房分散配置在各科別病房或加護病房內,以方便分科照護。
 但當面對新冠病毒肺炎的病人和疑似病人時,分散的隔離病房不僅加重醫護照護的負擔,也同時排擠了原本需要負壓病房的病人;因此以現有病房層改建為具有收治確診與疑似病人能力的獨立「專責病房」就變成是重要的解決方案,且這獨立、專責的醫護人員更能夠專注在此部分病人的照護。
但當面對新冠病毒肺炎的病人和疑似病人時,分散的隔離病房不僅加重醫護照護的負擔,也同時排擠了原本需要負壓病房的病人;因此以現有病房層改建為具有收治確診與疑似病人能力的獨立「專責病房」就變成是重要的解決方案,且這獨立、專責的醫護人員更能夠專注在此部分病人的照護。
另依據中央疫情指揮中心公布的訊息,「空氣傳染」並不是新冠病毒的傳播方式,因此,確診與疑似病人佔用專為空氣傳染病人設置的負壓隔離病房並不符合醫療需求;但為維持病房(汙區)、走廊(過渡區)、護理站(潔區)的壓力梯度,適當的高靜壓排氣設備仍然有其必要。
過去SARS時期,醫護人員大多使用單一前室進出汙區照顧病人,造成前室有交叉感染的風險,甚至有的前室僅在地面貼一條地線作為潔、汙的區隔,經過十餘年的研究,這次的感控動線更著重於「後室」的設置,如何規範脫除行為才更能保障醫護環境的安全。
超前佈署的「負壓手術室」
到目前為止,臺灣防疫成果多歸功於「超前佈署」,而事實上,早在三月底,衛福部就已要求各家醫院檢討設置「負壓手術室」的可行性,並給予三種負壓設置梯度的參考,以備確診病人有手術需求時,不至於造成整個手術室的汙染,甚至造成院內感染。
然而設置負壓手術室遠比設置篩檢站、PCR實驗室、專責病房要複雜許多;為保護病人,手術室本身的潔淨度必須要維持,負壓的梯度不能造成手術室本身的擾流,設立負壓實驗室標準的獨立排氣系統…,為此,除了空調與排氣系統的修改外,內外走道前室的設置與門扇互鎖也是重點。
但是最麻煩的是這又得在營運中的手術室進行修改工作,不僅要達到使用單位需求,更要兼顧施工過程絕對不能造成任何院內感染,而且得要在週末或夜間沒有手術的時間執行,感謝所有施工夥伴,我們完成了。




